jueves, 28 de septiembre de 2017
miércoles, 27 de septiembre de 2017
CAMPAÑA 28 de setembro, Día Internacional polo dereito ao aborto baixo a lema: Aborto, as mulleres deciden!
Acude e difunde-Mobilizacións en toda Europa ao redor
do 28 de setembro de 2017.
En solidariedade con todas as mulleres de Europa,
seguindo a exemplar loita das do estado español no 2015 e das polacas no 2016,
exiximos que os dereitos das mulleres, a libre disposición do seu corpo, o
dereito ao aborto e á saúde sexan respectados e considerados como dereitos
fundamentais para a igualdade en todos os países europeos.
Hoxe, o dereito ao aborto en Europa é competencia de
cada Estado.
Está prohibido en Malta, suxeito a estritos condicionamentos en
Irlanda, en Hungría e en Polonia.
O dereito ao aborto, incluso alí onde é
legalmente recoñecido, está de feito efectivamente en perigo ou podería volver
estalo debido á cláusula de obxección de conciencia do persoal sanitario
(estado español e Italia), a carencia de estruturas hospitalarias adecuadas
(Grecia, Baviera), a escaseza de persoal e a eliminación de centros onde levar
adiante o aborto debido a estruturacións hospitalarias (na Galiza e Francia). E
en todos os países, pola elección de gobernos reaccionarios, conservadores e
retrógrados.
Por tanto, é necesario insistir en que:
- O acceso ao aborto é un dereito.
- O aborto é unha decision persoal, tamén para as
mozas de 16 e 17 anos. O meu corpo perténceme e eu decido sobre a miña vida.
- Hai que dotar de medios económicos aos centros de
planificación e aos centros onde se practica o aborto para que estes sexan
accesibles a todas as mulleres en todos os territorios.
- É necesario poñer en andamento campañas dirixidas a
toda a poboación.
- A educación sexual debe ser accesible a todas e a
todos para que as nosas decisións sexan libres e tomadas coas informacións
adecuadas.
- As técnicas e os procedementos abortivos deben
estar incluídos na formación inicial do persoal sanitario.
- A cláusula de conciencia do persoal sanitario debe
ser suprimida.
- Os prazos legais para abortar teñen que ser
harmonizados seguindo o modelo lexislativo máis progresista e os Estados deben
despenalizar totalmente o aborto.
Mañán 28 de setembro, Día Internacional polo dereito ao
aborto, colectivos feministas en toda Europa manifestámonos de forma unitaria
baixo a lema:
Aborto, as mulleres deciden! contra toda oposición
reaccionaria e oscurantista aos dereitos das mulleres, para esixir unha mellor
atención hospitalaria e por unha harmonización lexislativa europea para que se
cumpran os dereitos das mulleres.
Accións na CORUÑA:
Ás 11:30
horas, rexistro do escrito no
Rexistro do Hospital Universitario da Coruña (situado no Hospital de Doentes)
para reclamar, unha vez máis que se tomen as medidas oportunas para garantir
unha atención integral e de calidade ás mulleres que precisan un aborto no 2º
trimestre do seu embarazo.
Ás 20:00
horas, concentración diante do Teatro Rosalía para reclamar o Aborto Libre e Seguro en condicións dignas na sanidade do noso
país onde aínda non podemos exercer plenamente este dereito na sanidade pública
galega.
Etiquetas:
aborto,
convocatorias,
derechos reproductivos,
derechos sexuales,
saúde pública,
xornada
martes, 26 de septiembre de 2017
¿Crees que el acceso a la anticoncepción está resuelto en nuestro país? Pues mira estas historias…
En el Día Mundial de la Anticoncepción, lanzamos una
serie de videos en los que cinco mujeres ponen voz a los problemas que todavía
existen para el acceso de todas las mujeres a la anticoncepción y la educación
sexual en nuestro país. Porque se ha avanzado mucho, pero ni todas las mujeres
pueden disfrutar de los mismos derechos, ni todos los derechos se han puesto en
práctica…Te invitamos a ver estas historias, para las que hemos contado con la
inestimable colaboración de la actriz Ana Fernández y el apoyo de la red
europea de la Federación Internacional de Planificación Familiar (IPPF).
Olga y los anticonceptivos: ¿quién paga?
Dely nos cuenta la historia de muchas mujeres
inmigrantes que no tienen acceso a los servicios de salud sexual y
reproductiva.
Muchas veces tener un método anticonceptivo se
convierte en un proceso largo y complicado innecesariamente. Lidia te lo
cuenta.
Bárbara quería resolver algunas cuestiones sobre su
salud sexual en un centro donde como joven la entendieran y usaran su lenguaje.
Pero de esos hay pocos…
Sandra pone en palabras lo que muchas chicas viven en
los centros educativos: la ausencia de una educación sexual integral.
El acceso a la anticoncepción en España. Todavía
falta.
Etiquetas:
anticoncepción,
fpfe,
jornada,
recursos,
salud pública
Transexualidad en la infancia: desenmascarando la falsedad del 80% de “desistimientos”
"Más que una cuestión de persistencias y
desistimientos, en realidad nos encontramos ante una cuestión de criterios
diagnósticos imprecisos".
En la mayoría de los casos los chicos tienen pene y
las chicas tienen vulva. Por eso en el momento del nacimiento se miran los
genitales: para suponer cual será el sexo del recién nacido, cuál será su
identidad sexual. Cuestión que solo podremos conocer con certeza cuando, con la
conquista del lenguaje, a partir de los dos años, empiece a hablar y a
expresarse, afirmando “soy un niño” o “soy una niña”. Porque la identidad
sexual no se puede adivinar desde fuera del sujeto; solo puede ser expresada
desde dentro. Y en todo caso lo que desde fuera se puede hacer es escuchar esa
expresión y, a partir de ahí, aceptarla y acompañarla… o cuestionarla y
negarla.
En algunas ocasiones quien suponíamos que era un niño
(porque tenía pene) resulta que es una niña (porque expresa que lo es). Y
viceversa. Porque la identidad sexual no se encuentra en los genitales. Es a
esta realidad a la que nos referimos cuando hablamos de transexualidad.
Desde el ámbito psiquiátrico se usa, de manera
ambigua y muy poco precisa, el desafortunado término disforia de género (DG)
para referirse a esta realidad, entre otras, desde una mirada patologizante.
Pero la transexualidad no es ni una enfermedad ni un trastorno ni una anomalía.
Tampoco es una decisión o una elección. La transexualidad es un hecho de
diversidad. Y es importante no confundirla con los denominados comportamientos
de género no normativos; es decir, niños a los que, por ejemplo, les gustan los
vestidos o jugar con muñecas, o niñas que juegan al balón o prefieren llevar el
pelo corto.
"La identidad sexual no se puede adivinar desde
fuera del sujeto; solo puede ser expresada desde dentro".
Hasta hace muy poquitos años la transexualidad
infantil, la existencia de niñas con pene y niños con vulva, no solo era
invisible, sino que además era impensable. A día de hoy, afortunadamente para
esas niñas y niños, podemos pensar esta realidad y, por lo tanto, acompañarla.
Ante la pregunta de cómo acompañarles, una
posibilidad es aceptar la identidad sentida y expresada y la peculiar manera de
ser de cada quien, acompañando el tránsito para que puedan vivir de acuerdo a
su sexo. De hecho, estamos conociendo la primera generación de niñas y niños en
situación de transexualidad que están pudiendo vivir su infancia con su identidad
sexual respetada y aceptada.
Desde la literatura “científica” sobre disforia de
género, algunos autores vienen planteando que esta opción no es razonable
porque, según afirman en sus publicaciones, la mayoría de los niños con
disforía de género “desisten” en la pubertad. Por ejemplo, en el Documento de
posicionamiento: Disforia de Género en la infancia y la adolescencia (Esteva et
al. 2015), firmado por responsables de diferentes Unidades de Género del estado
español, se afirma: “Los datos de persistencia indican que una gran mayoría
(80-95%) de niños prepuberales que dicen sentirse del sexo contrario al de
nacimiento, no seguirá experimentando tras la pubertad la disforia de género”.
"Hasta hace muy poquitos años la transexualidad
infantil, la existencia de niñas con pene y niños con vulva, no solo era invisible,
sino que además era impensable".
Resulta ser un porcentaje abrumador que no concuerda
para nada con la realidad expresada desde las distintas asociaciones de
familias de menores transexuales del estado español que han ido surgiendo en
los últimos años: entre sus familias no ha habido ni un solo caso de
desistimiento –y estamos hablando ya de más de 500 familias–. Parece, por lo
tanto, necesario revisar las referencias que se dan, para ver de dónde sale ese
dato del 80-95% de desistimientos.
La investigación liderada por Esteva realiza dicha
afirmación citando tres estudios de los que, sorprendentemente, uno de ellos no
proporciona datos de desistimientos en la infancia (Cohen-Kettenis, 2001),
mientras que los otros dos encuentran porcentajes considerablemente inferiores:
63% y 45,3% (Steensma et al. 2011 y
Steensma et al. 2013, respectivamente). Y es que, curiosamente, dicha
aseveración no se basa en los resultados de los estudios a los que hace referencia,
sino en datos que se mencionan en las introducciones de dichos artículos.
Podemos ver, así, que esa afirmación ha sido casi
literalmente traducida y copiada de la introducción de Cohen-Kettenis et al.
(2008), donde se puede leer: “Symptoms of GID at prepubertal ages decrease or
even disappear in a considerable percentage of children (estimates range from
80–95%)”, dato que se acompaña de la referencia a tres artículos: uno de ellos
(Cohen-Kettenis, 2001) ofrece un porcentaje del 42,6% y los otros dos (Zucker y
Bradley, 1995 y Drummond et al. 2008) dan un 80%.
"Además de que el 95% no aparece en la
bibliografía por ningún lado, lo que nos encontramos es un gran abanico de
porcentajes (entre 42,6% y 80%)".
En las introducciones de los otros dos artículos
(Steensma et al. 2011 y Steensma et al. 2013) a los que hacen referencia Esteva
et al. (2015) se habla de un 84,2%, dato que se recopila de 10 estudios, 7 de
ellos anteriores a 1990. Por lo tanto, además de que el 95% no aparece por
ningún lado, lo que nos encontramos es un gran abanico de porcentajes (entre
42,6% y 80%), algunos recogidos de estudios muy antiguos, sobre los que resulta
necesario reflexionar si queremos sacar alguna conclusión con rigor.
De hecho, Drummond et al. (2008) apuntan que el
porcentaje que arroja su estudio (80%) puede que sea demasiado alto por el peso
que se da en los criterios para diagnosticar disforia de género a los
comportamientos superficiales de identificación cruzada de género –o
comportamientos de género no normativos–.
"Drummond apunta que el porcentaje que arroja su
estudio (80%) puede que sea demasiado alto por el peso que se da en los
criterios a los comportamientos de género no normativos" .
Coincidimos con Drummond en que el origen de esta
disparidad en los datos y la existencia misma de la idea de desistimiento
parece provenir de los criterios diagnósticos de disforia de género del DSM,
que son los que usan los diferentes estudios. Especialmente es importante
reflexionar sobre el criterio principal, que en la última versión del DSM-V es
considerado criterio sine qua non, y que queda formulado así: “The experience
of a strong desire to be of another gender or an insistence to be another
gender”. Podemos observar que este criterio mezcla, usando la conjunción
disyuntiva o, dos realidades diferentes:
a) La “vivencia de un
fuerte deseo de ser del otro género”, que haría referencia a los denominados
comportamientos de género no normativos: niñas con vulva y niños con pene que
viven con malestar las “imposiciones de género” que no van con su forma de ser
y expresarse. Por ejemplo, un niño a quien le guste maquillarse y, porque se
burlan de él, expresa que desearía ser niña, no porque lo sea, sino porque si
fuese niña no le molestarían por el hecho de maquillarse y le dejarían en paz
ser como es.
b) La
“insistencia en ser del otro género”, que haría referencia a lo que conocemos
por transexualidad: niñas con pene y niños con vulva que insisten en ser del sexo
que son –aunque los demás crean y afirmen lo contrario–.
En la pubertad, las chicas masculinas y lo chicos
femeninos no suelen sentir malestar hacia sus cambios corporales y no demandan
ningún tratamiento médico, por lo que dejan de ser diagnosticados de disforia
de género. Son los que desisten. En cambio, las chicas y chicos transexuales
siguen siéndolo en la pubertad es decir, quienes decían “yo soy del otro sexo”
–en realidad lo que dicen es “yo soy del sexo que soy, y no del que vosotros
decís que soy"– lo seguirán diciendo. En muchos casos, ante el malestar
generado por el desarrollo de caracteres sexuales secundarios no deseados,
demandan tratamientos médicos. Y se les mantiene el diagnostico de disforia de
género. Son los que persisten.
"Quienes desisten cumplen la primera parte del
criterio del DSM (deseo de ser) y los que persisten cumplían la segunda
(insistencia en ser)".
Steensma et al. (2011, 2013), estudiando los factores
asociados con la persistencia, hallan un resultado muy esclarecedor: “Quienes
persisten explícitamente indicaron que sentían que eran del otro sexo, quienes
desisten indicaron que se identificaban como chicos femeninos o como chicas
masculinas que solo deseaban ser del otro sexo”). Es decir, quienes desisten
cumplían la primera parte del criterio del DSM (deseo de ser) y los que
persisten cumplían la segunda (insistencia en ser). Y es que la fuente de la
confusión que estamos analizando proviene de esa conjunción disyuntiva del
criterio sine qua non del DSM que mezcla dos realidades del todo diferentes
bajo un mismo “diagnóstico”.
Steensma et al. (2011, 2013) muestran asimismo otro
dato de gran interés: de los casos de su muestra en los que se hizo en la infancia el tránsito completo,
ninguno desistió. Más que una cuestión de persistencias y desistimientos, en
realidad nos encontramos ante una cuestión de criterios diagnósticos imprecisos
que llevan a una errónea identificación de caso. Porque los que supuestamente
desisten, no desisten de nada. Lo que ha sucedido es que se les metió en un
saco –el de la disforia de género– del que posteriormente les sacan. Claro que
quizá resulte duro para los expertos asumir públicamente que yerran en el
diagnóstico en un 80-95% de los casos...
"Más que una cuestión de persistencias y
desistimientos, en realidad nos encontramos ante una cuestión de criterios
diagnósticos imprecisos que llevan a una errónea identificación de caso".
A día de hoy las unidades de género en el estado
español parece que están empezando a identificar mejor las dos realidades que
se han venido confundiendo y, seguramente por ello, están encontrando porcentajes
de desistimientos mucho más bajos. Por ejemplo, Nuria Asenjo-Araque, de la
Unidad de Género del Hospital Ramon y Cajal de Madrid, que es la segunda autora
del Documento de posicionamiento (Esteva el al. 2015), firma ese mismo año otro
artículo (Asenjo-Araque eta al. 2015) en el que dan cuenta de los 45 casos de
menores que han atendido en su Unidad en los últimos años. En el mismo afirman
que “el número total de casos de menores de 18 años (...) en los que persiste
el diagnóstico y que continúan siguiendo el tratamiento en la UTIG es de 43
(95% del total).” Es decir, en su muestra de niños y adolescentes desisten solo
el 5%.
Es más, si revisamos detenidamente su estudio,
encontramos que aclaran que “el número de menores que abandonaron la UTIG antes
de la mayoría de edad es de 2 (4,4%) por motivos de cambio de residencia”. O
sea que los que para los autores “desisten”, en realidad es que les han perdido
la pista porque fueron a vivir a otra comunidad autónoma. Si usamos un poco de
rigor científico, esos casos de los que ya no se tiene conocimiento no se
deberían contabilizar en los resultados. Lo que significa que en su muestra el
porcentaje de desistimientos es del 0%.
Cuando el malestar se convierte en bienestar
"Estamos conociendo la primera generación de
niñas y niños en situación de transexualidad que están pudiendo vivir su infancia con su identidad
sexual respetada y aceptada".
Si bien no se puede sacar de este estudio ninguna
conclusión definitiva, puesto que por una lado no se trata de un estudio de
seguimiento y, por otro, de los 45 casos solo 5 eran menores de 11 años cuando
acudieron por primera vez a la Unidad, resulta curioso que este llamativo
porcentaje nulo de desistimientos que no coincide con los datos presentes en la
literatura no sea mencionado ni en el Abstract ni en las conclusiones de su
artículo: lo dejan ahí perdido en un párrafo en mitad del artículo.
Asimismo también es destacable que en otros dos
lugares del artículo se refieren a ese dato diciendo: “encontramos un alto
porcentaje de menores que continúan su seguimiento después de la mayoría de
edad” y “nuestros datos hasta la fecha objetivan un número elevado de casos de
menores vistos en edades tempranas, en los que se confirma y se mantiene su
diagnóstico de disforia de género, después de la mayoría de edad. ¡¿Cómo “alto
porcentaje” o “número elevado de casos” si se trata del 100% de su muestra?!
Hemos de añadir en esta reflexión que en el Documento
de posicionamiento (Esteva el al. 2015), tras afirmar el 80-95% de desistimientos
añaden: “Por consiguiente las valoraciones psicológicas en niños deben ser más
cuidadosas aún que en adultos, deben ser realizadas por personal especializado
en DG y deben evitar en lo posible intervenciones médicas dañinas o
irreversibles”.
"En la infancia los niños y niñas en situación
de transexualidad no necesitan ningún tratamiento. Bueno, en realidad sí que
necesitan un tratamiento: necesitan un buen tratamiento, que se les trate bien".
Los autores del artículo, responsables de distintas
Unidades de Género, son quienes mejor saben que con los niños prepuberales no
se realiza ninguna intervención médica, menos aún dañina o irreversible. Y que
las primeras intervenciones médicas, en todo caso, se hacen en el principio de
la pubertad con los bloqueadores hormonales. ¿Por qué realizan entonces dicha
afirmación, que no tiene ningún sentido y, eso sí, genera una sensación de
alarma?.
En la infancia los niños y niñas en situación de
transexualidad no necesitan ningún tratamiento médico. Bueno, en realidad sí
que necesitan un tratamiento: necesitan un buen tratamiento; es decir, que se
les trate bien. Lo que necesitan, igual que el resto de niñas y niños, es un
acompañamiento que respete su identidad y la expresión de la misma. Porque lo
que genera malestar en estas niñas y niños no es su situación de
transexualidad, sino la negación de la misma.
Etiquetas:
género,
investigación,
recursos,
transexualidad
El colectivo LGTB denuncia que la “imposición social” margina la bisexualidad
La Federación Estatal de Lesbianas, Gais,
Transexuales y Bisexuales (Felgtb) denunció este viernes la “invisibilidad” de
los bisexuales por culpa de una “imposición social”, que obligaría a las
personas a definirse bien como homosexuales o heterosexuales.
Así lo anunciaron con motivo del Día de la
Visibilidad Bisexual, que se celebra mañana para dar a conocer a “un colectivo
todavía ninguneado”, según la Felgtb. Y es que aún existe una “discriminación
tan peligrosa como la homofobia o la transfobia” hacia los bisexuales, aseguró
Lucía Cruz, miembro del grupo de Políticas Bisexuales de esta entidad.
Por este motivo, el colectivo LGTB reclamó “una
sociedad más igualitaria en la que las múltiples caras de la bisexualidad dejen
de ser invisibilizadas por la imposición social que fuerza a las personas a
definirse como homosexuales o heterosexuales”.
LEY "URGENTE"
El doctor Georg Groddeck ya escribió en 1931 que “el
ser humano es efectivamente bisexual -y los pocos conocimientos que tenemos de
la fecundación y del crecimiento bastan para justificar científicamente esta
antigua creencia presente en todos los mitos-, entonces todos los procesos de
la vida humana deben verse influidos de una u otra forma por la bisexualidad”.
Según la Felgtb, el modelo binario homosexualidad-heterosexualidad
deja al margen la bisexualidad. Por último, el colectivo señaló la necesidad de
que la ley de Igualdad LGTB -admitida a trámite parlamentario el pasado
miércoles- salga adelante de manera “urgente” para blindar los derechos de estas
personas.
23 de septiembre-Día Internacional de la Bisexualidad
Etiquetas:
bisexualidade,
jornada,
orientación sexual
Sanidad forma en educación sexual a los profesionales sanitarios de AP
El objetivo es que los médicos promuevan entre la
población una salud sexual de calidad.
La Dirección General
de Salud Pública del Servicio Canario de la Salud organiza un año más el programa
Las Infecciones de transmisión sexual (ITS)/VIH, los mensajes preventivos y la
promoción de la salud sexual, que se realizará entre el 2 de octubre y el 23 de
noviembre a través de la Escuela de Servicios Sanitarios y Sociales de Canarias
(Essscan).
El objetivo de este curso online es la formación del
personal de los equipos de Atención Primaria para promover entre la población
una salud sexual de calidad que garantice los derechos sexuales y reproductivos
de mujeres y hombres con independencia de sus orientaciones sexuales e
identidades de género.
De matrícula gratuita, consta de 50 horas lectivas y
está acreditada por la Comisión Canaria de Formación Continuada de las
Profesiones Sanitarias con 10,8 créditos de formación continuada.
Quinta edición
Desde 2011 se han realizado cinco ediciones con 260
profesionales sanitarios formados, 75 por ciento de ellos pertenecen a la AP y
a 67 de las 108 zonas básicas de salud, con una cobertura del 62 por ciento. A
su vez, 3.000 profesionales sanitarios recibieron, por parte de sus compañeros
inscritos en los cursos, formación en promoción de la salud sexual.
La media de la satisfacción general de las personas
formadas ha sido puntuada con un 8 sobre 10. De la misma manera, han sido
valoradas la pertinencia de los objetivos y la utilidad del curso.
Etiquetas:
formación,
salud sexual
La Federación LGTB lanza la primera web específica contra el acoso escolar por orientación sexual e identidad de género
Proporciona recursos educativos personalizados a
víctimas de bullying LGTB, y tiene espacios específicos para víctimas, testigos
y agresores.
También lanzan el vídeo 'Escuelas Seguras' para
"concienciar de la importancia de seguir trabajando contra el acoso
LGTBfóbico".
La Federación Estatal de Lesbianas, Gais,
Transexuales y Bisexuales (FELGTB) ha presentado este lunes la primera web en
España dedicada específicamente a luchar contra el acoso escolar por
orientación sexual e identidad y expresión de género. En el contexto del inicio
del curso escolar, la FELGTB también lanza la campaña Escuelas Seguras para concienciar
contra la LGTBfobia.
En una nota de prensa, la Federación reitera su
"apuesta por la educación en diversidad como principal línea de trabajo a
la hora de combatir la LGTBfobia en las aulas", e indican que la web Stop
Acoso Escolar LGTB pone a disposición de profesorado, alumnado y padres y
madres "recursos y soluciones específicos".
La Federación destaca que su grupo de Educación ha
creado recursos específicos de ayuda a las víctimas de bullying LGTB en las
aulas, y que tanto familias como docentes "encontrarán su espacio
específico con materiales de prevención y soluciones prácticas en la web".
Escuelas Seguras
La FELGTB también lanza el vídeo Escuelas Seguras
para "concienciar sobre la LGTBfobia como primera causa de acoso escolar
en España". La organización explica que aprovechará durante el último
trimestre del año la metodología de trabajo en red con sus 43 asociaciones
miembro para el desarrollo de un programa estatal que busca una coalición de
estudiantes, educadores y administradores.
Etiquetas:
lgtbqi,
ltgbiqfobia,
recursos
Más del 45% de los jóvenes mantienen relaciones sexuales sin preservativo
Aunque temen un embarazo o una enfermedad venérea, el
15% cree que compensa.
Más del 45% de los jóvenes mantienen relaciones
sexuales sin preservativo.
Los expertos alertan del incremento de casos de
sífilis y gonorrea entre los jóvenes.
Parece que el tan manido y arcaico “por una vez no
pasa nada” sigue vigente en la juventud actual, pese a su mayor nivel
formativo. Casi la mitad de los jóvenes (45,6%) de entre 15 y 29 años reconoce
haber mantenido relaciones sexuales sin preservativo en alguna ocasión, de los
que un 26,4% dice hacerlo siempre o casi siempre sin profiláctico. Y eso que
saben los riesgos que el no usarlo conlleva: embarazos no deseados y
posibilidad de contraer enfermedades de transmisión sexual. Pero, pese a ello,
un 15% reconoce que esa conducta le compensa.
Estos son algunos de los datos que ofrece el
barómetro 2017 del ProyectoScopio, realizado por el Centro Reina Sofía sobre
Adolescencia y Juventud de la Fundación de Ayuda contra la Drogadicción (FAD),
que en esta ocasión evalúa la percepción que tienen los jóvenes sobre conductas
de riesgo.
El 25% de los nuevos contagiados de enfermedad de
transmisión sexual, entre 15 y 24 años.
Y dentro de estas conductas, el sexo es un de los
puntos estudiados más relevantes, máxime en una etapa de descubrimiento del
mismo. Hay que aclarar, sin embargo, que el barómetro se refiere exclusivamente
al uso del preservativo, por lo que no se descarta que los encuestados (un
total de 1.247) que refieren no usarlo sí utilicen otro método anticonceptivo,
especialmente los que tienen más edad y viven en pareja.
Estos datos corroboran lo que expertos en
contracepción y sexología alertan desde hace años, que los jóvenes están
perdiendo el miedo a los embarazos no deseados y, especialmente, a las
enfermedades de transmisión sexual. “Los jóvenes ya no tienen miedo. No piensan
que puedan contraer una enfermedad de transmisión sexual, lo ven como una
situación ajena y, como consecuencia, llevan a cabo conductas de riesgo al
practicar sexo”, señala la directora de la Federación Española de Sociedades de
Sexología (FESS), Francisca Molero, entidad que ha puesto en marcha una
campaña para incentivar el uso del preservativo. Según la FESS, uno de cada
cuatro casos de los nuevos contagios diagnosticados tiene entre 15 y 24 años,
siendo la sífilis y la gonorrea las enfermedades más comunes.
Pero la escasa percepción del riesgo de muchos
jóvenes no se limita al sexo. Según el barómetro del Centro Reina Sofía, a más
del 40% les compensa emborracharse (especialmente a un 15,3%) y consumir
drogas, especialmente porros. La cocaína, sin embargo, es vista con mayor
recelo por lo encuestados. Las mujeres, en general, perciben más el riesgo que
los varones.
Esa sensación de ser invencibles y “no me va a pasar
nada” tan propia de esta etapa de la vida se traduce en todos los ámbitos,
incluido el de la seguridad vial.
El 25% de los encuestados tienen conciencia
de que conducir a una velocidad excesiva es muy peligroso, pero sin embargo
creen que les compensa. Lo mismo ocurre con los que conducen tras haber bebido
(12%), consumido cannabis (8%) y estimulantes (3%). Llama la atención que
cuando se pregunta si han visto a jóvenes conducir tras consumir alcohol, el
porcentaje se eleva al 40%, mientras que el 27 y el 13% asegura haber
presenciado a compañeros ponerse al volante tras fumar marihuana o tomar algún
estimulante.
El informe revela también que el 10% de los
encuestados refiere haber participado en enfrentamientos con violencia física,
el mismo porcentaje que considera que esa actitud les compensa.
Etiquetas:
estadísticas,
jóvenes,
métodos anticonceptivos
Novedades en relación a Essure®
Bayer de forma voluntaria y por motivos estrictamente
comerciales, cesa la venta y distribución de Essure® en todos los países
excepto en Estados Unidos.
Esta decisión complementa la medida anunciada hace
unos meses de dejar de comercializar el producto en varios países y en
consecuencia Bayer no continuará con el procedimiento de renovación de la certificación CE
requerida para comercializar el producto en el Espacio Económico Europeo.
La demanda de Essure® por parte de las mujeres ha
disminuido significativamente en los últimos años y no se espera que haya un
cambio en esta tendencia.
Bayer quiere remarcar que su decisión no está
relacionada con cuestiones de seguridad o calidad del producto y que en su
evaluación científica el perfil beneficio/riesgo de Essure® sigue siendo
favorable. Las recientes revisiones de expertos independientes sobre Essure®
llevadas a cabo por autoridades sanitarias, organismos de evaluación de la
seguridad y organizaciones médicas,
en las que se ha abordado
la seguridad de Essure® en detalle,
han llegado a la conclusión de que los beneficios de Essure® superan a
sus riesgos. Bayer seguirá comercializando Essure® en Estados Unidos donde la
FDA ha realizado recientemente una revisión del producto y concluido que el
perfil beneficio/riesgo sigue siendo favorable. La revisión de la Food and Drug
Administration (FDA) americana está disponible en su web.
La seguridad de las usuarias y el uso adecuado de
Essure® son las mayores prioridades para Bayer que quiere enviar un mensaje de
tranquilidad a aquellas mujeres usuarias de Essure® y a sus médicos, remarcando
que el perfil beneficio/riesgo de Essure® sigue siendo favorable y que no deben
preocuparse por esta decisión. La seguridad y eficacia de Essure® continua
estando apoyada por más de una década de evidencia científica y práctica
clínica real. Bayer seguirá apoyando a las mujeres que llevan Essure® así como
a los profesionales médicos que tengas dudas sobre el producto.
Bayer recuerda también a las mujeres que experimenten
alguna sintomatología que deben consultar con su médico. Asimismo, Bayer pone a
disposición de las usuarias y los profesionales sanitarios su teléfono de
información médica 900 102 372.
Etiquetas:
métodos anticonceptivos
‘Chemsex’, mucho más que sexo con droga
Las sustancias utilizadas y el tipo de práctica
sexual definen a estas sesiones que ya se tratan como un problema de salud
pública.
El término chemsex surge de la expresión chemical
sex, sexo químico.
Pero para que un ayuntamiento como el de Barcelona
haya incorporado su práctica como un problema de salud pública no cabe duda de
que el chemsex traspasa determinados límites tanto en el uso de las drogas como
en el del sexo. Durante mucho tiempo se ha usado este término para referirse al
uso de cualquier sustancia en un contexto sexual de cualquier grupo de
población. Pero hoy y según todas las asociaciones especializadas en el tema,
el chemsex es el uso combinado de metanfetaminas o crystal meth, GHB o éxtasis
líquido y mefedrona (acompañados de otros estimulantes como el poppers y la
viagra) por parte de hombres que tienen sexo con otros hombres. Estas sesiones
se prolongan durante varias horas e incluso días, y aunque los servicios de
salud pública lanzan campañas contra el uso de cualquier droga, están poniendo
ahora un foco especial en las chemsex ya que suponen un reto por las
peculiaridades de esas sustancias.
Las chemsex están generando un nuevo tipo de adicto,
además de un repunte de las infecciones de VIH y otras enfermedades de
transmisión sexual, algo muy preocupante.
El alcohol y las drogas se han usado para el sexo
históricamente en todos los colectivos. El problema de sustancias como la
mefedrona, el GHB y el crystal meth (también llamado tina) es que generan una
especial desinhibición de cara al sexo, y permiten su uso durante muchas horas
con un “subidón” constante.
Esto es particularmente peligroso, ya que los efectos
de una de las drogas se contrarrestan con la otra y esto hace que estas
sesiones duren hasta varios días con el consiguiente daño físico y mental.
Dentro del chemsex está la modalidad llamada slam, en la que las drogas se
inyectan para conseguir efectos más fuertes y rápidos. Además del enorme riesgo
de compartir jeringuillas, con esta práctica aumentan enormemente las
posibilidades de sufrir una sobredosis, en ocasiones mortales. En algunos foros
sobre el tema se puede leer que en países como Estados Unidos o Reino Unido
(cuna del chemsex) lo último es llevar a uno de los participantes al límite, es
decir, jugar a rozar la sobredosis (en el argot se denomina “doblar”) o incluso
alcanzarla premeditadamente a sabiendas de que se puede terminar muerto.
Más allá de los problemas derivados de la adicción a
estas drogas, el aumento de infecciones de VIH y otras enfermedades como la
hepatitis C es la principal preocupación de las autoridades sanitarias respecto
al chemsex. Las posibilidades de caer en prácticas de riesgo estando borracho o
bajo los efectos de una droga son siempre mayores, pero se multiplican en el
caso de una de estas sesiones.
El GHB o la metanfetamina afectan directamente a la
consciencia, y chicos que normalmente usaban condón en sus relaciones aseguran
que al tomarlas es muy fácil olvidarse de tomar precauciones. En el caso del
éxtasis líquido, los médicos apuntan a que favorece el sexo anal ejercido con
fuerza ya que es un anestésico, lo que favorece aún más los riesgos de
infección por la rotura de capilares sanguíneos. El resto de papeletas para terminar
contrayendo una enfermedad lo aporta la naturaleza orgiástica de estas
sesiones. En las chemsex lo normal es tener sexo con muchos hombres. En muchos
casos se llega a perder la cuenta.
El reto ahora es abordar la problemática del chemsex
por un lado como problema sanitario. Asociaciones del colectivo gay, y desde
ahora también poderes públicos como el ayuntamiento de Barcelona, tienen
campañas de concienciación respecto al uso de estas nuevas drogas. Respecto al
repunte de contagios por VIH, estas asociaciones apuestan porque se distribuya
de forma gratuita el llamado PreP, un combinado de medicamentos
antirretrovirales que impide la transmisión del virus del SIDA. Pero advierten
de que el chemsex tiene sus raíces en las presiones sociales específicas del
mundo gay. Un colectivo generalmente más liberal en cuanto al sexo, y por tanto
más vulnerable a los excesos y sus consecuencias.
Etiquetas:
itg,
its,
salud pública
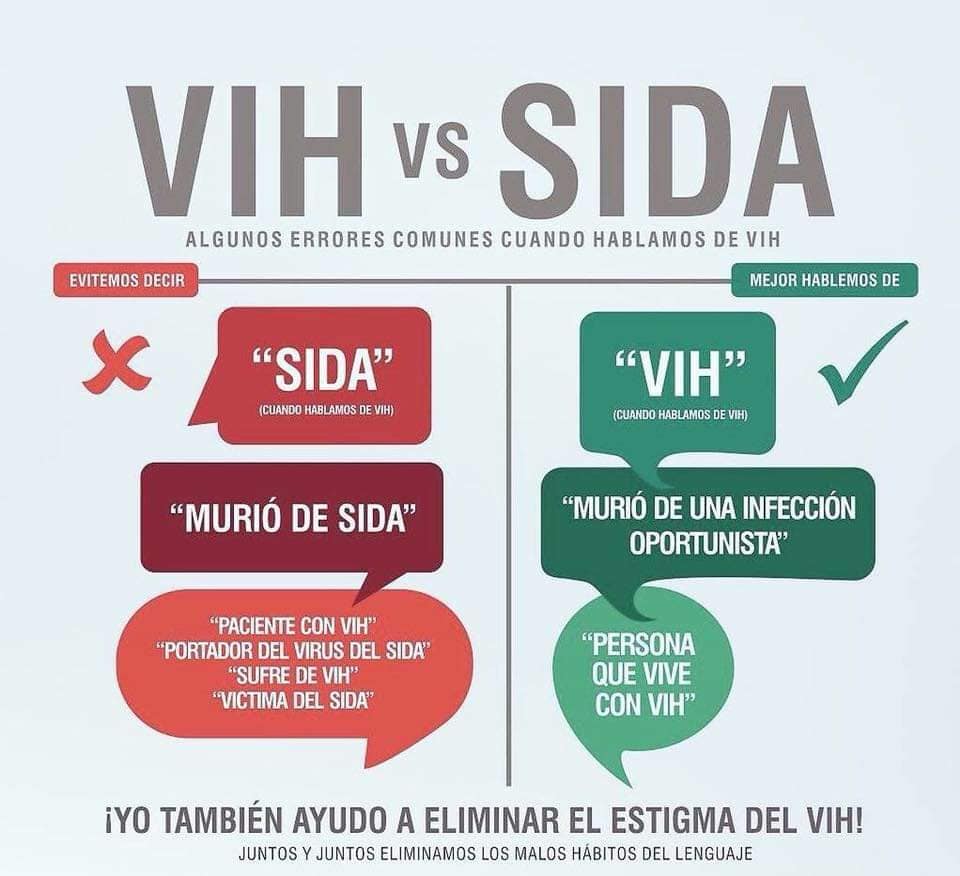
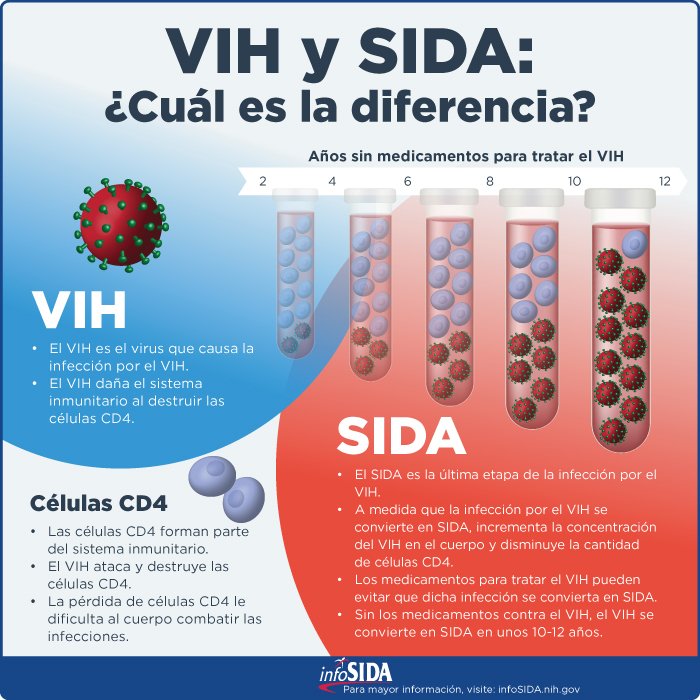
El Gobierno sigue sin aprobar un fármaco para prevenir el VIH pese a la insistencia de los especialistas
Sociedades científicas y especialistas médicos piden
a la Agencia Española del Medicamento que apruebe el uso de Truvada como
tratamiento preventivo.
"No sabemos a qué se debe este retraso, hay un
consenso establecido a nivel científico y a nivel administrativo", explica
el especialista Santiago Moreno.
"No se deben pedir estos fármacos por internet,
ya que es necesario estar asesorado y sometido a un seguimiento", explica
el doctor Bonaventura Clotet.
Expertos critican el retraso en la aprobación del
medicamento preventivo del VIH
"El VIH está empezando a contratacar"
"Nuestra aspiración es que toda la gente
infectada este diagnosticada y tratada, pero mientras esto no sea así, tenemos
que utilizar todas las herramientas que tengamos a nuestro alcance y ésta es
una de ellas". El especialista en VIH Santiago Moreno habla para
eldiario.es de Truvada, un medicamento que puede ayudar a prevenir las
infecciones por VIH. Moreno, responsable de la Unidad de Enfermedades
Infecciosas del Hospital Ramón y Cajal, es uno de los muchos especialistas que
llevan meses pidiendo al gobierno que autorice su uso preventivo, algo que no
han hecho pese que la Unión Europea lo aprobó hace más de un año.
Truvada es uno de los antirretrovirales que se
utilizan actualmente para tratar la infección por el virus de la
inmunodeficiencia humana (VIH) y la infección viral de hepatitis B. Sin
embargo, una serie de estudios publicados en 2010 ( 1, 2 y 3) mostraron que
este medicamento podía utilizarse también como método preventivo para evitar
contagios por VIH, lo que se conoce como método de profilaxis pre-exposición o
PrEP.
"La PrEP no viene a sustituir a nada, entre
otras cosas porque no es una solución ideal, pero en España cada día se
infectan por VIH un mínimo de 10 personas, con lo que necesitamos todas las
medidas que tengamos a mano para evitarlo", explica Moreno, que fue uno de
los coordinadores de una guía con recomendaciones para implementar el uso de la
PrEP en España, elaborada por un panel de expertos del Grupo de Estudio del
Sida (Gesida) de la Sociedad Española de Enfermedades Infecciosas y
Microbiología Clínica.
"Este producto ha demostrado que si se toma
correctamente reduce en más de un 90% el riesgo de infección por el VIH en
aquellas personas que no utilizan el preservativo", explica a eldiario.es
Bonaventura Clotet, responsable de la unidad de VIH del hospital universitario
Germans Trias i Pujol y presidente de la Fundación Lucha contra el sida. Clotet
defiende la implantación de este método "en todo el estado español",
porque "es mucho más inteligente proporcionar este tratamiento, que
permitir que el virus se siga propagando".
El ministerio no da explicaciones
Sin embargo, a pesar de las recomendaciones de los
especialistas y de que varios organismos internacionales han aprobado este
método desde hace años, la Agencia Española del Medicamento (AEMPS) aún no ha
aprobado su comercialización en España sin que se haya dado un motivo para
ello, pese a los reiterados intentos de este diario de obtener alguna
información por parte del Ministerio de Sanidad.
En septiembre de 2015 la Organización Mundial de la
Salud comenzó a recomendar el uso de PrEP para todas aquellas personas que
estuvieran en riesgo, mientras que en julio del pasado año, fue la Agencia
Europea del Medicamento (EMA, por sus siglas en inglés) la que dio luz verde a
la comercialización de Truvada para la utilización preventiva contra el VIH,
algo que ya han hecho países como Francia, Noruega, Escocia, Bélgica y
Portugal.
"No sabemos a qué se debe este retraso",
explica Moreno, "hay un consenso establecido a nivel científico y a nivel
administrativo, incluso el ministerio [de Sanidad] realizó una consulta a un
comité de bioética sobre si era correcto o no invertir recursos públicos para
la profilaxis de preexposición y se pronunció claramente a favor". Según
este especialista, las comunidades autónomas, que tienen transferidas las
competencias de sanidad, "tampoco han hecho presión ninguna para exigir
que se agilice la aprobación".
Muchos españoles ya la compran a través de internet
Sin embargo, la falta de aprobación no ha sido un
impedimento para haya personas que ya la estén consumiendo en España. Hasta
1.500, según datos de varios ONG, compran la píldora por internet, pese a que
los especialistas alertan del riesgo que supone tomar esta medicación sin la
adecuada supervisión.
Según la EMA, "los pacientes que tomen Truvada
para prevenir la infección por VIH deberán someterse a las pruebas de detección
como mínimo cada 3 meses para asegurarse de que no están infectados" y
"se les recomienda que, cuando mantengan relaciones sexuales, utilicen
protección".
"Es necesario insistir en que no se deben pedir
estos fármacos por internet, ya que es necesario estar asesorado y sometido a
un seguimiento", explica Clotet. Una opinión que comparte el doctor Moreno,
quien recuerda que "la PrEP no es la panacea, solo es una herramienta más
y hay que llevar un control sobre las personas que la toman".
Indicada solo para personas con conductas de riesgo
Ambos especialistas recuerdan que este tipo de
medidas preventivas no están indicadas para todo el mundo, sino solo para las
personas con riesgo elevado. La OMS estableció la recomendación de la PrEP para
personas que pertenecen a colectivos en los que el riesgo de infección es del
3%, un porcentaje que para países occidentales se ha bajado al 1%. "En
España nosotros hemos recomendado la PrEP para personas con un riesgo de
infección superior al 2%", explica Moreno.
Según un estudio realizado en España en el que se
analizó el perfil de personas recién infectadas por el VIH con el objeto de
definir qué personas serían candidatas al uso de la la PrEP, esta medicación
estaría indicada fundamentalmente para hombres que tienen sexo con hombres, con
antecedentes de infecciones de transmisión sexual, que tienen múltiples parejas
con las que mantienen sexo sin preservativo y que lo hacen bajo el efecto de
drogas recreativas.
"La PrEP está pensada para aquellas personas que
tienen múltiples relaciones de riesgo con personas desconocidas o con personas
de las que se desconoce si tienen o no el VIH", explica Clotet. No está
indicada para personas que tienen relaciones esporádicas, ni para parejas en
las que uno de los miembros es seropositivo, ya que las personas en tratamiento
antirretroviral ya no son transmisores de la infección.
"Es un concepto que deben tener claro los
organismos que tienen que tomar la decisión de aprobarlo, porque no es que se
le vaya dar a todo el mundo, sino solo a aquellas personas que cumplan con unos
criterios", explica Moreno. Este especialista cree que "antes o
después se implantará la PrEP en España, como se está haciendo en el resto de
países", pero recuerda que "cada día que pasa es una oportunidad
perdida".
La PrEP y el uso del condón
En los ensayos clínicos que se han realizado sobre la
Truvada como profilaxis pre-exposición se ha observado que puede provocar la
relajación en el uso del preservativo y, por tanto, un aumento de las
infecciones de transmisión sexual (ITS). En este sentido, la EMA asegura que
"existe el riesgo de que la profilaxis previa a la exposición pueda
fomentar una conducta de riesgo pero, según uno de los estudios principales, la
participación en el estudio redujo dicha conducta".
Moreno considera que "debemos asumir que la
gente que utiliza PrEP puede estar más expuesta a otro tipo de ITS", pero
recuerda que "las personas que pidan la PrEP estarán bajo seguimiento, con
lo cual habrá un mayor control sobre las ITS que puedan tener, lo cual es algo
positivo". Además, Clotet recuerda que "es muy difícil eliminar las
conductas de riesgo" y que la relación coste efectividad sigue siendo
favorable al uso del fármaco.
Etiquetas:
recursos,
salud pública,
tratamiento,
vih-itg
Suscribirse a:
Entradas (Atom)